Bien qu’il ne soit pas rare de ressentir un certain inconfort lors des menstruations, la douleur intense peut indiquer un problème de santé.
Normalement, les menstruations s’accompagnent d’un certain degré d’inconfort. Par contre, lorsque les douleurs menstruelles sont graves, elles peuvent indiquer un problème. Heureusement, il est possible de traiter la plupart de ces causes. Si vous avez d’importantes douleurs menstruelles, consultez votre médecin; il ou elle pourra vous aider à déterminer la cause de vos douleurs.
Que considère-t-on comme des douleurs menstruelles normales?
Les menstruations peuvent être inconfortables. Vos seins pourraient être plus sensibles pour une journée ou deux, vous pourriez également ressentir des crampes au bas de l’abdomen et des douleurs au dos. Ces douleurs durent environ de 1 à 4 jours. Pour aider à amoindrir les crampes menstruelles typiques, vous pourriez éviter la constipation, utiliser une bouillotte chaude ou prendre des antidouleurs en vente libre, comme l’ibuprofène ou l’acétaminophène.
Que considère-t-on comme des douleurs menstruelles anormales?
Vos douleurs menstruelles pourraient indiquer un problème si vous éprouvez les symptômes suivants :
- Douleurs importantes que les antidouleurs en vente libre ne soulagent pas
- Maux de dos intenses
- Douleurs importantes qui vous empêchent de vous adonner à vos activités normales
- Diarrhée ou constipation graves, ou sang dans les selles
- Douleurs à la vessie
- Douleur durant les relations sexuelles
- Symptômes qui se présentent à d’autres moments que lors des menstruations
Si vous ressentez des symptômes graves comme ceux indiqués ci-dessus, consultez votre médecin. L’endométrioseest l’une des causes les plus fréquentes de douleurs menstruelles intenses. Il est possible de traiter l’endométriose et d’autres causes de douleurs menstruelles intenses. Pour obtenir des renseignements supplémentaires sur l’endométriose, veuillez consulter cette section.
Que puis-je faire pour diminuer les crampes?
Les crampes menstruelles peuvent être très douloureuses, mais vous pourriez les soulager grâce aux méthodes suivantes :
La chaleur
Prenez un bain chaud ou utilisez une bouillotte ou une compresse chaude sur votre abdomen.

Les médicaments anti-inflammatoires
L’ibuprofène et le naproxène font partie de ce groupe. Ces médicaments sont le plus efficaces lorsqu’ils sont pris un jour ou deux avant le début prévu des règles.
Les contraceptifs hormonaux
La pilule contraceptive ou d’autres contraceptifs hormonaux (p. ex., le timbre, l’anneau vaginal, l’injection, le dispositif intra-utérin) peuvent être utilisés pour réduire vos crampes menstruelles.
Pourquoi ai-je des troubles intestinaux lorsque j’ai mes règles?
Il est normal que vous visitiez la salle de bain plus ou moins souvent qu’à l’habitude lorsque vous avez vos règles. Les hormones qui régulent le cycle menstruel touchent aussi les intestins. Par exemple, le corps produit un taux plus élevé de prostaglandines pendant les règles. Les prostaglandines provoquent des contractions utérines, mais elles peuvent aussi causer des contractions intestinales. Tout juste avant le début des règles, le taux de progestérone augmente, ce qui peut ralentir les contractions intestinales. En raison de ces changements chimiques dans votre corps, vous pourriez être constipée ou avoir la diarrhée.
La diarrhée
Bien des femmes trouvent qu’elles vont à la selle plus souvent pendant leurs règles; elles sont nombreuses à souffrir de diarrhée pendant un ou deux jours au début des règles. Comme l’ibuprofène bloque la production de prostaglandine, celui-ci pourrait vous aider si vous éprouvez des problèmes de selles molles.
La constipation
Il n’est pas rare de souffrir de constipation autour du début des règles en raison du ralentissement des contractions intestinales tout juste avant la menstruation. Assurez-vous de boire beaucoup d’eau, de manger beaucoup de fibres alimentaires (haricots, pois, fruits, légumes, grains entiers) et de faire de l’exercice pour aider à soulager l’inconfort de la constipation.
Les problèmes intestinaux préexistants
Si vous éprouvez déjà des problèmes intestinaux, comme le syndrome du côlon irritable, vos symptômes intestinaux peuvent s’aggraver pendant les règles. Vous pourriez également ressentir davantage de crampes et d’autres symptômes du SPM. Certaines femmes souffrant du syndrome du côlon irritable remarquent que la pilule contraceptive améliore leurs symptômes intestinaux associés à leurs menstruations.
Quelles sont les causes possibles des menstruations douloureuses?
L’endométriose
Pour en savoir davantage sur l’endométriose, cliquez ici.
Qu’est-ce que l’endométriose?
L’endométriose se produit lorsque le type de tissus qui tapisse normalement la cavité utérine (c.-à-d. l’endomètre) se développe à d’autres endroits dans le corps, le plus souvent dans l’abdomen.
Quelles sont les causes de l’endométriose?
 La cause de l’endométriose n’est pas encore comprise, mais il existe plusieurs théories. Chez certaines femmes, le sang menstruel contenant les cellules endométriales voyage à reculons en passant dans les trompes de Fallope pour se retrouver dans leur abdomen. Chez d’autres, les tissus du type qui tapisse normalement la paroi de la cavité utérine se développent à d’autres endroits de l’abdomen ou de la région pelvienne. Ces tissus semblent peu sensibles à la progestérone, une hormone féminine. Un facteur génétique a également été découvert. Peu importe la cause, le diagnostic arrive trop tard chez bien des femmes, après des années de souffrance. Plus tôt sera le diagnostic, mieux ce sera.
La cause de l’endométriose n’est pas encore comprise, mais il existe plusieurs théories. Chez certaines femmes, le sang menstruel contenant les cellules endométriales voyage à reculons en passant dans les trompes de Fallope pour se retrouver dans leur abdomen. Chez d’autres, les tissus du type qui tapisse normalement la paroi de la cavité utérine se développent à d’autres endroits de l’abdomen ou de la région pelvienne. Ces tissus semblent peu sensibles à la progestérone, une hormone féminine. Un facteur génétique a également été découvert. Peu importe la cause, le diagnostic arrive trop tard chez bien des femmes, après des années de souffrance. Plus tôt sera le diagnostic, mieux ce sera.
Quels sont les symptômes de l’endométriose?
Les symptômes de l’endométriose comptent notamment les crampes menstruelles douloureuses, des douleurs lors des rapports sexuels, la diarrhée, la constipation et la nausée. Les symptômes varient d’une femme à l’autre.
Comment l’endométriose peut-elle perturber la santé d’une femme?
L’endométriose peut causer bien des problèmes à la femme qui en souffre mis à part les menstruations douloureuses. Cette affection peut causer des kystes de l’ovaire douloureux, des plis et de la cicatrisation des tissus qui tapissent la région pelvienne; de plus, elle peut s’attaquer à d’autres structures pelviennes et abdominales, comme les trompes de Fallope, la vessie, les intestins et la paroi entre le vagin et le rectum. Dans certains cas, l’endométriose peut nuire à la fertilité.
Comment établit-on un diagnostic d’endométriose?
Votre médecin voudra connaître votre historique menstruel, vos douleurs et symptômes, vos antécédents médicaux, vos antécédents familiaux d’endométriose ainsi que votre santé générale. Vous pourriez devoir subir un examen pelvien, un examen rectovaginal et une échographie. En cas d’endométriose étendue, vous pourriez devoir subir des examens d’imagerie tels qu’une coloscopie, une cystoscopie, une échographie rectale ou une IRM.
Comment traite-t-on l’endométriose?
La première étape pour vivre avec l’endométriose est de vous assurer de mener un mode de vie sain.
L’endométriose s’accompagne souvent de problèmes intestinaux, comme le syndrome du côlon irritable; des douleurs à la vessie, comme la cystite interstitielle; et des douleurs aux muscles du plancher pelvien. Le traitement de ces principales sources de douleur améliorera de façon significative les symptômes de l’endométriose.
Les douleurs menstruelles causées par l’endométriose peuvent être apaisées au moyen de l’ibuprofène ou du naproxène. Comme les progestatifs peuvent être utiles pour soigner l’endométriose, bien des femmes se voient soulagées grâce aux contraceptifs hormonaux (la pilule, le timbre, l’anneau vaginal, le dispositif intra-utérin ou l’injection) qui contiennent soit œstrogène et progestine, soit un progestatif seul.
La prise d’un contraceptif hormonal en continu peut être prescrite, c’est-à-dire de supprimer la menstruation en ne prenant pas la pause hormonale habituelle de 7 jours prévue avec la pilule contraceptive. D’autres médicaments qui suppriment les menstruations peuvent être efficaces, comme les progestines qui sont efficaces contre l’endométriose (diénogest), un dispositif intra-utérin à libération de lévonorgestrel, les agonistes de la GnRH (gonadolibérine) ou le danazol. Dans certains cas d’endométriose, l’intervention chirurgicale peut être indiquée lorsque la douleur est intense et qu’elle ne répond pas aux traitements, que la fertilité est compromise ou qu’une masse a été découverte.
Les fibromes
Pour en savoir davantage sur les fibromes, cliquez ici.
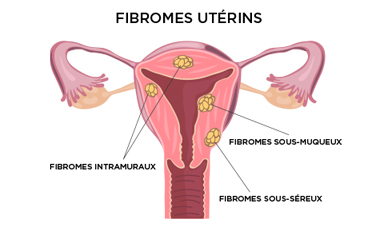 Qu’est-ce qu’un fibrome?
Qu’est-ce qu’un fibrome?
Un fibrome utérin est une tumeur bénigne qui se développe à partir des cellules musculaires de l’utérus. Les fibromes ressemblent à un tourbillon de fibres musculaires; ils peuvent mesurer de quelques millimètres à 10 cm ou plus.
Quelles sont les causes des fibromes?
La cause exacte des fibromes est inconnue, mais les hormones et les facteurs de croissance semblent jouer un rôle.
Quels sont les symptômes d’un fibrome?
Un fibrome peut se développer sans même causer de symptôme, mais il peut entraîner des saignements menstruels abondants, une sensation de pression ou de douleur dans la région pelvienne, de fréquentes envies d’uriner, de la constipation ainsi que des douleurs aux jambes ou au dos.
Comment établit-on un diagnostic de fibromes?
Votre médecin pourrait suspecter un fibrome en fonction de vos symptômes et de votre historique menstruel. Les fibromes sont parfois palpables lors de l’examen pelvien. Pour établir un diagnostic de fibrome, une échographie (abdominale ou transvaginale) ainsi que des analyses sanguines sont nécessaires afin d’écarter d’autres troubles. Il arrive parfois que l’on recommande d’autres examens d’imagerie tels qu’une IRM, une hysteroéchographie ou une hystéroscopie.
Comment traite-t-on les fibromes?
Le traitement des fibromes dépend de leur taille et de leur nombre, des symptômes qu’ils causent et des préférences de la femme atteinte. Les traitements hormonaux peuvent réduire la taille des fibromes. Des médicaments sans hormones, tels que l’acide tranexamique, peuvent être pris pendant les menstruations pour réduire les saignements abondants. Certaines interventions peuvent permettre de détruire ou de retirer les fibromes utérins.
Les infections utérines
Qu’est-ce qu’une infection utérine?
Une infection des organes reproducteurs de la femme peut être causée par un certain nombre de bactéries, notamment la chlamydia, la gonorrhée, l’uréaplasme, le mycoplasme et d’autres. Ces agents infectieux provoquent une affection appelée maladie inflammatoire pelvienne (MIP).
Quelles sont les causes d’une infection utérine?
Parfois la MIP est causée par une infection transmise sexuellement, comme la gonorrhée ou la chlamydia. Le dispositif intra-utérin et la douche vaginale constituent également des facteurs de risque.
Quels sont les symptômes d’une infection utérine?
Certaines infections (comme la chlamydia) ne présentent aucun symptôme. Parmi les symptômes d’une infection utérine, on compte notamment les douleurs pelviennes, les saignements menstruels abondants, les pertes vaginales malodorantes, les saignements entre les menstruations, les douleurs lors des rapports sexuels ou en urinant de même que la fièvre et les frissons.
Comment établit-on un diagnostic d’infection utérine?
Votre médecin pourrait suspecter une infection utérine en fonction de vos symptômes. Le diagnostic peut être confirmé au moyen d’un examen pelvien, d’un prélèvement du col de l’utérus et d’un test d’urine. Pour vérifier si vos organes pelviens ont été endommagés par l’infection, vous pourriez devoir subir d’autres examens tels qu’une échographie pelvienne ou transvaginale, ou une biopsie endométriale.
Comment traite-t-on les infections utérines?
Les infections utérines sont généralement traitées à l’aide d’antibiotiques. Si votre infection utérine est causée par une infection transmise sexuellement, votre partenaire devrait également recevoir un traitement.
Le syndrome de congestion pelvienne
Qu’est-ce que le syndrome de congestion pelvienne?
Le syndrome de congestion pelvienne est une affection qui se caractérise par l’apparition dans la zone pelvienne d’une accumulation compliquée de veines dilatées (comme des varices) causant une douleur assez intense. Ce syndrome s’accompagne généralement de saignements menstruels abondants.
Quelles sont les causes du syndrome de congestion pelvienne?
Le syndrome de congestion pelvienne découle d’une défaillance des valves des veines pelviennes autour des ovaires. Cette défaillance fait en sorte que le sang s’accumule dans les veines, les rendant ainsi engorgées et douloureuses. On ne sait toujours pas quelle est la cause de cette défaillance des valves des veines. Les femmes qui n’ont pas eu plus d’un enfant sont plus susceptibles de développer le syndrome de congestion pelvienne.
Quels sont les symptômes du syndrome de congestion pelvienne?
Le principal symptôme du syndrome de congestion pelvienne est la douleur. Une douleur au bas du torse qui s’aggrave après les rapports sexuels, pendant les menstruations ou après certaines activités, comme l’équitation, peut être causée par le syndrome de congestion pelvienne. On associe également les menstruations abondantes au syndrome de congestion pelvienne.
Comment établit-on un diagnostic de syndrome de congestion pelvienne?
La dilatation des veines peut être difficile à voir au moyen des examens typiquement utilisés pour palper ou visualiser les organes pelviens, notamment un examen pelvien, une échographie, ou une hystéroscopie. On établit généralement un diagnostic de syndrome de congestion pelvienne lorsque les autres affections possibles ont été écartées. L’IRM est le meilleur examen pour visualiser les veines dilatées.
Comment traite-t-on le syndrome de congestion pelvienne?
Le traitement du syndrome de congestion pelvienne peut comprendre des médicaments hormonaux qui réduisent le flux sanguin des veines. L’embolisation est également un des traitements possibles. Il s’agit d’une intervention où le ou la médecin insère un petit tube mince (un cathéter) dans une veine de la jambe et le guide jusqu’à la veine problématique. Cette dernière est ensuite bloquée au moyen d’une spirale, d’une éponge ou de colle de sorte que le sang ne peut plus s’accumuler dans la veine traitée. L’embolisation est un traitement dont le taux de succès est très élevé.
La grossesse ectopique
Qu’est-ce que la grossesse ectopique?
La grossesse ectopique survient lorsque l’ovule fécondé s’implante dans la trompe de Fallope ou ailleurs dans le corps. Ce type de grossesse n’est pas viable. Il s’agit d’une urgence médicale, car la grossesse peut provoquer la rupture d’une trompe de Fallope et causer une hémorragie.
Quelles sont les causes de la grossesse ectopique?
On ne sait pas pourquoi les grossesses ectopiques se produisent. Dans certains cas, les dommages causés à une trompe de Fallope peuvent empêcher l’ovule de descendre jusqu’à l’utérus. Le risque de grossesse ectopique est plus important en cas de maladie inflammatoire pelvienne, de maladies transmises sexuellement ou de traitements de fertilité.
Quels sont les symptômes de la grossesse ectopique?
Il est possible que vous ne ressentiez aucun symptôme; dans ce cas, la grossesse devra être détectée par échographie, sinon il pourrait y avoir rupture. La rupture de la grossesse ectopique est une urgence gynécologique; elle peut causer une hémorragie interne pouvant entraîner la mort. La douleur dans la région pelvienne est le symptôme le plus commun de la grossesse ectopique, mais vous pourriez également avoir de la nausée, des vomissements ou des étourdissements. Vous pourriez également présenter des saignements vaginaux.
Comment établit-on un diagnostic de grossesse ectopique?
Si vous avez eu un cycle sans règles et que vous présentez des douleurs et des saignements anormaux, vous devriez consulter un médecin. Si votre médecin a des raisons de croire à une grossesse ectopique, il ou elle vous fera sans doute subir un test de grossesse et un examen pelvien, en plus de demander une échographie. . L’échographie peut aider à voir l’emplacement de la grossesse ectopique de façon à concevoir un plan de traitement adapté.
Comment traite-t-on la grossesse ectopique?
La grossesse ectopique doit absolument être retirée, que ce soit au moyen d’un médicament qui met fin à la croissance de l’ovule fécondé ou d’une intervention chirurgicale. L’intervention se fait généralement par laparoscopie, c’est-à-dire au moyen d’un petit tube flexible doté d’une caméra et d’instruments que l’on insère par une petite incision dans la paroi abdominale. Dans les cas urgents, il est possible que l’incision soit plus grande.
Le kyste de l’ovaire
Qu’est-ce qu’un kyste de l’ovaire?
Un kyste de l’ovaire est un sac rempli de liquide qui se développe sur un ovaire chaque mois. Ceux-ci sont généralement indolores, mais causent parfois des douleurs pelviennes, en particulier pendant les menstruations et les rapports sexuels.
Quelles sont les causes des kystes de l’ovaire?
La plupart des kystes de l’ovaire sont associés à l’ovulation normale. Plusieurs follicules se développent sur l’ovaire chaque mois en préparation de l’ovulation. Parfois un de ces follicules continue de croître et se remplit de liquide, ou encore le follicule duquel s’est libéré un ovule peut se refermer et se remplir de liquide. On ne sait pas pourquoi les follicules réagissent ainsi. Il existe également d’autres types de kystes qui peuvent se développer; ceux-ci contiennent des tissus (des poils, de la peau, des dents), du mucus, ou du tissu endométrial. L’endométriose peut également causer des kystes de l’ovaire que l’on appelle endométriomes. Les kystes de l’ovaire sont rarement cancéreux.
Quels sont les symptômes d’un kyste de l’ovaire?
Certains kystes ne causent aucun symptôme et sont découverts par hasard. Certaines femmes ressentent de la douleur dans la région pelvienne ou dans le bas du dos qui s’aggrave lors des menstruations. Ces kystes sont parfois associés à de la douleur au moment d’aller à la selle ou lors des rapports sexuels. Si vous êtes atteinte, vous pourriez ressentir de la pression dans la région pelvienne et vos seins pourraient être sensibles. Quoique ce soit rare, les kystes peuvent se rompre, causant ainsi de la douleur intense, de la fièvre et des étourdissements. Dans ce cas, il est préférable de consulter un médecin le plus tôt possible.
Comment établit-on un diagnostic de kyste de l’ovaire?
Lors d’un examen pelvien, il est possible de palper un kyste de l’ovaire dépassant 5 cm de diamètre; on peut également demander une échographie pour en confirmer la présence. La plupart des kystes mesurent moins de 5 cm et peuvent seulement être diagnostiqués au moyen d’une échographie. De plus, la plupart des kystes de moins de 5 cm ne causent aucun symptôme.
Comment traite-t-on les kystes de l’ovaire?
Bien des kystes disparaissent d’eux-mêmes en quelques semaines ou mois. Si un kyste ne disparaît pas ou qu’il présente des caractéristiques inquiétantes lors de l’échographie ou encore qu’il vous cause des douleurs importantes, on pourrait vous le retirer par voie chirurgicale. Si vous présentez continuellement des kystes, vous pourriez utiliser une méthode de contraception hormonale afin de supprimer l’ovulation et ainsi prévenir de nouveaux kystes.

